Заместительная терапия препаратами иммуноглобулина для подкожного введения у пациентов детского возраста с ПИД

Фото из открытых источников носит иллюстративный характер.
Врожденная недостаточность иммунитета, или первичные иммунодефициты (ПИД), — это группа редких гетерогенных заболеваний, состоящая приблизительно из 430 генетических состояний, которые нарушают выработку или функцию протеинов, играющих решающую роль в иммунной системе. Наиболее распространенными и клинически значимыми ПИД являются первичные иммунодефициты с нарушением антителообразования (более 50 % всех ПИД).

Пациентам с врожденным нарушением антителообразования требуется длительная заместительная терапия (ЗТ) препаратами иммуноглобулина (ИГ) для предотвращения тяжелых бактериальных и вирусных инфекций и их осложнений. Это стандарт лечения пациентов с врожденным нарушением антителообразования.
Препараты ИГ — это буквально концентрат крупнейшего компонента гуморальной иммунной системы, чьи иммуноопосредованные механизмы действия еще не до конца изучены. Предполагаемый механизм действия препаратов ИГ при ПИД представлен на рис. 1.
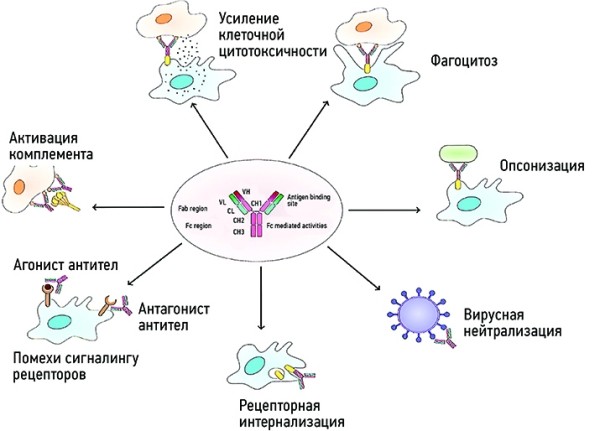
Рисунок 1.
В стандартных поливалентных препаратах иммуноглобулина для внутривенного введения (ВВИГ) могут определяться антитела к 17 бактериальным агентам, 21 антигену вирусов, 6 антигенам грибов и простейших.
По большому счету цель заместительной терапии — не только предотвращение тяжелых инфекций, но и оптимизация функций пациента и интеграция в общество.
Принципы заместительной терапии
Показания. ЗТ показана пациентам с ПИД с отсутствием или недостаточной выработкой антител.
Диагноз. ПИД с низким уровнем IgG в сыворотке крови. Но у некоторых пациентов может иметь место задокументированный дефицит специфических антител при нормальном уровне IgG в сыворотке крови.
Систематичность введения препаратов. ЗТ постоянная, пожизненная с момента установления диагноза. Нормальный уровень IgG последующим введением препарата не является показанием к отмене ЗТ.
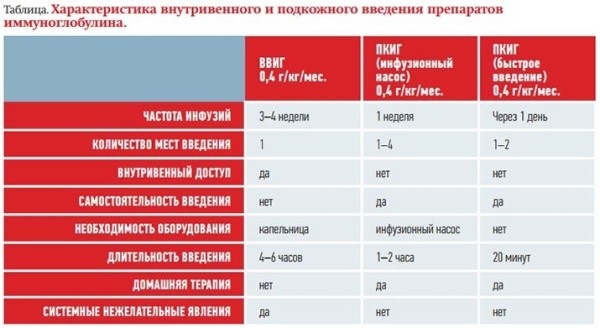
Доза. ВВИГ вводится в дозе 0,4–0,6 г/кг каждые 3–4 недели. Препараты иммуноглобулина для подкожного введения (ПКИГ) в дозе 0,1–0,2 г/кг/неделю. Более частое введение или использование более низких доз не подтверждено клиническими данными.
Минимальный уровень IgG. Исходные уровни не следует использовать в качестве единственного критерия для принятия решения о ЗТ. Для определения дозы препарата необходимо учитывать и другие специфические для пациента признаки.
Местонахождение при ЗТ. ВВИГ вводится в стационаре круглосуточного пребывания или в стационаре дневного пребывания. ПКИГ вводится на дому.
Путь введения (внутривенно или подкожно) должен основываться на характеристиках пациента. В течение жизни у одних пациентов может быть подходящим внутривенный путь введения, у других — подкожный, в зависимости от многих факторов. Пациенты должны иметь доступ к любому пути при необходимости.
Лекарственное средство. Как ВВИГ, так и ПКИГ не являются дженериками и не взаимозаменяемы. Конкретное ЛС должно соответствовать характеристикам пациента для обеспечения безопасности. Смена ЛС должна происходить по строгим показаниям при участии лечащего врача.

Заместительная терапия препаратами иммуноглобулина не показана при селективном дефиците IgA и дефиците субклассов иммуноглобулина.
Немного истории
Первое задокументированное применение ЗТ препаратом иммуноглобулина относится к 1952 году. Военврач армии США Огден Брутон описал пациента, который в течение 5 лет 19 раз поступал в больницу с рецидивирующими инфекциями. В 9 случаях подтверждена пневмококковая бактериемия. Пациент хорошо отвечал на антибактериальную терапию, однако антитела против пневмококка не обнаруживались. Определение фракции гаммаглобулинов показало их полное отсутствие. Назначение 20 мл (3,2 г) Ig подкожно привело к нормализации уровня гаммаглобулина через 4 дня после введения первой дозы. Пациенту была рекомендована эта доза один раз в месяц. Но терапия оказалась недостаточно эффективной, и в дальнейшем пациент умер, «не перенес приступа сепсиса».
С 1960-х годов внутримышечное введение препаратов иммуноглобулина стало стандартом лечения пациентов с отсутствием гаммаглобулинов, в 1970-х это стало всеобщей практикой. Однако низкий возможный объем введения, боль в месте инъекций, нежелательные реакции в виде анафилаксии приводили к плохой комплаентности. Введение препаратов для внутримышечного применения внутривенно приводило к тяжелым реакциям, обусловленным антикомплементарной активностью полимеров Ig, выздоровление составляло <50 %.
В 1979 году зарегистрирован ВВИГ для пациентов с ПИД, нуждающихся в ЗТ, и в течение несколько десятилетий это был единственный способ терапии.
В 1991 году представлена первая публикация применения ПКИГ.
Терапия ПКИГ в сравнении с ВВИГ
Терапия ПКИГ не требует венозного доступа, занимает меньше времени. ПКИГ можно вводить самостоятельно дома или в медицинском учреждении амбулаторно, что ведет к значительному повышению качества жизни пациента и его семьи (гибкость в режиме дозирования обеспечивает адаптацию лечения к потребности каждого пациента), снижению расходов системы здравоохранения.
При применении ПКИГ уровень IgG в сыворотке крови достигает максимальной концентрации через 2–4 дня. Инфузия ВВИГ приводит к быстрому повышению уровня IgG, достигая максимальной концентрации в сыворотке примерно через 15 минут. Последующее резкое снижение уровня IgG происходит через 48 часов после введения. Стабильные уровни IgG в сыворотке при еженедельном применении ПКИГ на 10–20 % выше, чем минимальные уровни IgG при той же общей месячной дозе ВВИГ.
Таким образом, общий уровень IgG при использовании ПКИГ более постоянен, чем при ВВИГ, с менее экстремальными пиковыми и минимальными уровнями.
Считается, что это способствует более низкой частоте системных нежелательных явлений при использовании ПКИГ, чем ВВИГ, без ущерба для эффективности. Переносимость терапии ПКИГ обусловлена прежде всего более низкой дозой, вводимой за сеанс ЗТ. Кроме того, поскольку более короткие интервалы дозирования ПКИГ устраняют низкие минимальные уровни между инфузиями, эффекты «стирания» или «минимального уровня», которые часто наблюдаются при применении ВВИГ, сводятся к минимуму.
Сравнительная характеристика внутривенного и подкожного введения препаратов иммуноглобулина представлена в таблице.
Метод введения ПКИГ с помощью инфузионного насоса
Как правило, введение ПКИГ начинается через 1 неделю после ВВИГ. Объем введения в один участок должен составлять 0,176 мл/кг (не более 25 мл у взрослых и 15 мл у детей) или 20 мл/участок для пациентов с весом <40 кг и 30 мл/участок с весом >40 кг. Скорость введения 20 мл/участок/час. Пациенты могут выбрать большее количество мест инфузии, сократив общее время введения, а также могут предпочесть вводить продукт медленнее, чтобы переносить большие объемы на один участок и использовать меньше участков.
Места введения ПКИГ приведены на рис. 2.
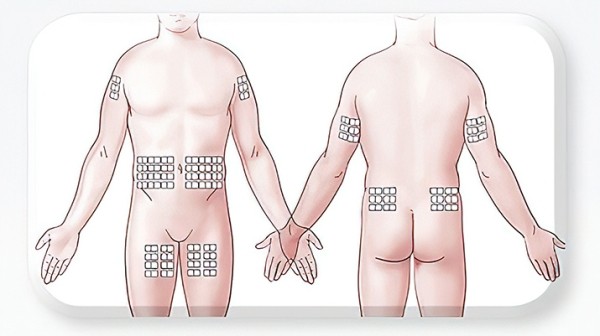
Рисунок 2.
При использовании инфузионных наборов тип выбранного набора трубок зависит от количества используемых мест: с одиночными, раздвоенными, тройными, четырьмя и пятью ветвями, прикрепленными к одному стволу, который соединяется со шприцем или инфузионным насосом. Размер игл: калибр 24–27, длина 6, 9, 12 и 14 мм.
Инфузионный насос для введения ПКИГ представляет собой шприцевой насос с программированием скорости введения. Насосы, предназначенные для внутривенных введений, могут не обладать достаточной мощностью для инфузии ПКИГ, т. к. сопротивление потоку при введении ПКИГ более высокое.
Метод «быстрого проталкивания». Препарат вводится в течение 5–20 минут (1 мл/мин) с использованием иглы-бабочки 25-го размера и шприца на 12 мл. Объем введения на участок должен быть от 3 до 20 мл.
Выбор или смена пути введения у конкретного пациента зависит:
Важно отметить, что введение ПКИГ в домашних условиях может подходить не всем пациентам. Некоторым родителям некомфортно брать на себя ответственность за инфузионную терапию, поддержание необходимых запасов асептических средств и соответствующей гигиенической обстановки в доме, устранение потенциальных побочных эффектов без медицинского персонала. Препятствиями для долгосрочной приверженности пациентов к терапии ПКИГ могут стать побочные эффекты и реакции в месте инфузии (покраснение, уплотнение, отек).
В этом плане крайне важно обучение пациентов методам смягчения таких реакций (использование игл другой длины и/или диаметра, использование только сухой иглы, снижение объема инфузии в одно место, увеличение времени инфузии, теплый компресс после инфузии).
Таким образом, ЗТ ПКИГ имеет много преимуществ для пациентов, которым показана длительная пожизненная заместительная терапия препаратами иммуноглобулина.
Источник: medvestnik.by