Синдром гипотиреоза и тиреотоксикоза у беременных

Фото носит иллюстративный характер. Из открытых источников.
У женщин заболевания щитовидной железы (ЩЖ) встречаются в 10 раз чаще, чем у мужчин, и, как правило, манифестируют в молодом, репродуктивном возрасте. Как гипотиреоз, так и тиреотоксикоз могут обусловить снижение фертильности, являются фактором риска нарушений развития плода. При этом следует помнить, что у беременных принципы диагностики и лечения патологий ЩЖ отличаются от стандартных подходов, обращает внимание заведующая эндокринологическим отделением РНПЦ РМиЭЧ, кандидат мед. наук, доцент Яна Навменова.
Клинический протокол «Диагностика и лечение пациентов с заболеваниями щитовидной железы (взрослое население)» утвержден постановлением Минздрава № 85 от 21.06.2021.
ЩЖ и репродуктивное здоровье

Яна Навменова:
Тема гипотиреоза и тиреотоксикоза у беременных сегодня актуальна, поэтому хотелось бы осветить данный вопрос. К слову, раньше в помощь эндокринологам были гинекологические протоколы, в которых в рамках дополнительной прегравидарной подготовки у женщин с экстрагенитальной патологией была указана необходимость оценки уровня ТТГ, Т4 свободного, АТ-ТПО.
Несомненно, по словам эксперта, то, что беременность является мощным фактором, стимулирующим ЩЖ, а это при определенных условиях может приобретать патологическое значение. Для нормального развития плода, прежде всего на ранних этапах эмбриогенеза, необходим адекватный уровень тиреоидных гормонов.
Яна Навменова:
Напомню об эмбриологии и физиологии ЩЖ плода. Закладка ЩЖ происходит на 3–4-й неделе эмбрионального развития. Примерно в это же время из нервной пластинки происходит закладка центральной нервной системы — начинаются процессы дендритного и аксонального роста, а также синаптогенез, нейрональная миграция и миелинизация, которые не могут адекватно развиваться без достаточного количества тиреоидных гормонов.
ЩЖ плода приобретает способность захватывать йод только с 10–12-й недели беременности, а синтезировать и секретировать тиреоидные гормоны — лишь с 15-й. Таким образом, практически всю первую половину беременности ЩЖ у плода еще не функционирует, а его развитие в полной мере зависит от тиреоидных гормонов беременной.
Что же происходит со ЩЖ во время беременности? В первую очередь гиперстимуляция ЩЖ хорионическим гонадотропином, за счет чего наблюдается физиологическое снижение уровня ТТГ в первой половине беременности и повышение продукции тиреоидных гормонов.
Кроме того, из-за увеличения продукции ТСГ (тироксин-связывающего глобулина) в печени повышается уровень общих фракций тиреоидных гормонов и, соответственно, общее содержание тиреоидных гормонов в организме беременной. Также происходит усиление экскреции йода с мочой и трансплацентарного переноса йода, дейодирование тиреоидных гормонов в плаценте.
Лечение и профилактика осложнений
Встречаемость гипотиреоза среди женщин, вынашивающих ребенка, достигает 2 %. Отсутствие коррекции данного состояния чревато отрицательным влиянием на плод. Яна Навменова акцентирует внимание на осложнениях некомпенсированного гипотиреоза при беременности (см. табл. 1).

По степени тяжести выделяют гипотиреоз субклинический (повышенный уровень ТТГ при нормальном значении Т4), манифестный (повышенный уровень ТТГ, Т4 снижен), осложненный. Субклинический, а часто и манифестный гипотиреоз не имеет специфических клинических проявлений.
Яна Навменова:
Во время беременности гипотиреоз определяется как увеличение концентрации ТТГ выше специфического для беременных референсного диапазона. Ранее у эндокринологов возникали сомнения: референсные значения ТТГ были указаны в зависимости от триместра беременности, сейчас установлены целевые значения на фоне заместительной терапии.
При этом считается, что уровень ТТГ для беременной должен быть определен в каждой популяции. При отсутствии собственных или адаптированных референсных диапазонов для беременных в качестве верхнего показателя референса может использоваться 4 мЕд/л. При повышенном ТТГ на фоне сниженного или нормального значения Т4 свободного можем диагностировать первичный гипотиреоз, при пониженном или нормальном ТТГ и пониженном Т4 свободном — центральный гипотиреоз.
При этом популяционная норма уровня ТТГ 2,5–4 мЕд/л определяется только у 5 % взрослых (Hollowell J. G., 2002).
К обязательным методам исследования относятся УЗИ ЩЖ, определение уровня ТТГ, Т4 свободного, ЭКГ и ОАК. В некоторых случаях может понадобиться дополнительное обследование — определение Т3 свободного, АТ к ТПО, АТ к ТГ, пролактина, ФСГ, АКТГ, креатинина, мочевины, АсАТ, АлАТ, ЭхоКГ, МРТ гипофиза, консультации врачей-специалистов и др.
Яна Навменова:
По диагностике и лечению гипотиреоза во время беременности есть очень хорошие клинические рекомендации Американской тиреоидной ассоциации по диагностике и лечению заболеваний ЩЖ 2017 года, которыми мы также можем руководствоваться (см. схему).
Самое главное — определить уровень антител к тиреоидной пероксидазе. И в зависимости от уровня ТТГ и положительного или отрицательного титра антител к тиреоидной пероксидазе выбирается тактика заместительной терапии левотироксином. Хочу обратить внимание, что если ТТГ 0,1–2,5 мЕд/л, в наблюдении нет необходимости.
Вопросы возникают, когда видим ТТГ 2,5–4 мЕд/л и титр антител к тиреоидной пероксидазе отрицательный. В таком случаем можем не назначать левотироксин. Когда же имеем повышенный уровень антител к тиреоидной пероксидазе и ТТГ от 4 до 10 мЕд/л, применение препарата обязательно. То же самое, если уровень ТТГ выше 10 мЕд/л независимо от титра антител к тиреоидной пероксидазе.
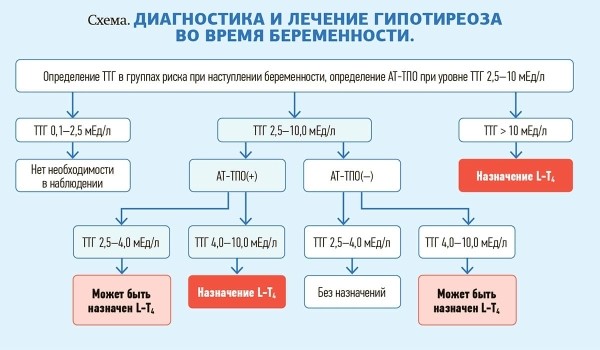
У женщин с гипотиреозом, планирующих беременность, заранее необходимо оценить уровень ТТГ и скорректировать дозу левотироксина с учетом целевого значения концентрации ТТГ <2,5 мЕд/л. Женщинам с гипотиреозом, получающим левотироксин при наступлении беременности, необходимо самостоятельно увеличить дозу препарата на 20–30 % и поставить об этом в известность своего врача для проведения дальнейшего обследования.
Есть общие правила заместительной терапии левотироксином. Так, пища значительно снижает абсорбцию левотироксина, и стоит напоминать пациентам, что препарат принимается либо за 60 минут до завтрака, либо на ночь (через 3 и более часов после еды). Важным условием адекватной заместительной терапии гипотиреоза служит точность выбранной дозировки.
У беременных с явным и субклиническим гипотиреозом (получающих или не получающих заместительную терапию) и у женщин, относящихся к группе риска по развитию гипотиреоза (носительницы антител к ЩЖ после гемитиреоидэктомии или получавшие в прошлом 131I), концентрацию ТТГ следует определять примерно каждые 4 недели до середины беременности и еще как минимум один раз около 30-й недели.
После родов дозу левотироксина следует уменьшить до той, которая применялась до наступления беременности, оценить уровень ТТГ примерно через 6 недель. Некоторым женщинам, которым левотироксин был назначен во время беременности впервые, после родов необходимо продолжить терапию. В случае отмены препарата после родов уровень ТТГ необходимо определить примерно через 6 недель. У женщин с субклиническим гипотиреозом, диагностированным во время беременности, также следует после родов оценить функцию ЩЖ для решения вопроса о необходимости продолжения заместительной терапии левотироксином.
Болезнь Грейвса
Яна Навменова обращает внимание, что большинство первичных гипотиреозов возникает на фоне аутоиммунного тиреоидита. Риск спонтанных абортов повышен у пациенток с высоким уровнем АТ-ТПО. У женщин-носительниц АТ-ТПО увеличен риск прогрессирования гипотиреоза во время беременности, развития послеродовых тиреопатий.
Тиреотоксикоз, отмечает эксперт, не стоит путать с гипертиреозом — гиперпродукцией тиреоидных гормонов тироцитами при заболеваниях ЩЖ. Тиреотоксикоз — клинический синдром, обусловленный избытком тиреоидных гормонов в организме.
Тиреотоксикоз во время беременности развивается редко — 1–2 на 1 000 беременностей, и практически все случаи связаны с болезнью Грейвса, что, согласно современным представлениям, не является показанием для прерывания беременности.
Диагностика болезни Грейвса во время беременности базируется на комплексе клинических данных и результатов лабораторно-инструментальных исследований. При этом наибольшее число диагностических ошибок связано с дифференциальной диагностикой болезни Грейвса с транзиторным гестационным гипертиреозом.
Тиреотоксикоз в меньшей степени, чем гипотиреоз, приводит к снижению фертильности у женщин. При данной патологии относительно нечасто встречаются нарушения менструального цикла и развивается бесплодие. Женщины, получающие консервативное лечение по поводу болезни Грейвса, сохраняют способность к зачатию.
Осложнения некомпенсированного тиреотоксикоза во время беременности
У матери:
У плода:
Манифестный тиреотоксикоз диагностируется при сниженном уровне ТТГ (<0,1 мкМЕ/мл) и повышенном уровне Т4 свободного и/или Т3 свободного. Субклинический тиреотоксикоз 1-й степени — при низком, но обнаруживаемом уровне ТТГ (0,1–0,39 мкМЕ/мл) и нормальных уровнях Т4 свободного и Т3 свободного. Субклинический тиреотоксикоз 2-й степени — при сниженном уровне ТТГ (<0,1 мкМЕ/мл) и нормальных уровнях Т4 свободного и Т3 свободного. Патогномоничный признак болезни Грейвса — повышенное содержание антител к рецепторам ТТГ (АТ к рТТГ).
К обязательным методам исследования относятся УЗИ ЩЖ и паращитовидных желез, ОАК, ОАМ, определение уровня билирубина, АсАТ, АлАТ, ЩФ, ГГТП, общего белка, ХС, глюкозы, ТТГ, Т4 свободного, ЭКГ. Из дополнительных могут потребоваться определение Т3 свободного, АТ к ТПО, АТ к рТТГ, ионизированного кальция, липидограмма, коагулограмма, ТАБ ЩЖ под контролем УЗИ, ЭхоКГ, УЗИ органов брюшной полости и др.
Основные принципы лечения болезни Грейвса у беременных
1. Ежемесячное определение уровня FТ4.
2. При тиреотоксикозе средней тяжести, впервые выявленном во время беременности, назначают 15–20 мг тиамазола на 1–2 приема.
3. После снижения уровня FТ4 до верхней границы нормы дозу тиреостатика сразу уменьшают до поддерживающей 5–10 мг/сут.
4. Необходимости добиваться нормализации ТТГ и частого исследования его уровня нет.
5. Назначение L-Т4 (схема «блокируй и замещай») во время беременности не показано.
6. При чрезмерном снижении уровня FТ4 (на нижней границе или ниже нормы) тиреостатик под ежемесячным контролем уровня FТ4 временно отменяют и при необходимости назначают вновь.
7. С увеличением срока беременности закономерно происходит уменьшение тяжести тиреотоксикоза и снижение потребности в тиреостатике, который у большинства женщин в третьем триместре, руководствуясь уровнем FТ4, следует отменить.
8. После родов (через 2–3 месяца), как правило, развивается рецидив (утяжеление) тиреотоксикоза, требующий назначения (увеличения дозы) тиреостатика.
9. При приеме малых доз тиамазола (5–10 мг) грудное вскармливание достаточно безопасно для ребенка.
Яна Навменова останавливается на вопросе скрининга нарушений функций ЩЖ во время беременности.
Яна Навменова:
Внимание следует уделить пациенткам с нарушениями функций ЩЖ, послеродовым тиреоидитом и операциями на ЩЖ в анамнезе, с семейным анамнезом заболеваний ЩЖ, зобом, антителами к ЩЖ, симптомами или клиническими проявлениями тиреотоксикоза и гипотиреоза, СД 1-го типа, аутоиммунными заболеваниями, предшествовавшим облучением головы и шеи. У женщин с бесплодием уровень ТТГ должен определяться в рамках программы обследования по бесплодию.
В завершение эндокринолог обращает внимание на постановление Минздрава № 88 от 10.12.2014 «Об установлении перечня медицинских показаний для искусственного прерывания беременности»: прерывание беременности показано только при тиреотоксикозе тяжелой степени.
Источник: medvestnik.by