Хроническая воспалительная демиелинизирующая полиневропатия с острым началом у беременной

Фото из открытых источников носит иллюстративный характер.
Хроническая воспалительная демиелинизирующая полиневропатия с острым началом у беременной
Хроническая воспалительная демиелинизирующая полиневропатия (ХВДП) — одна из самых частых форм аутоиммунных полиневропатий, для которой характерно преимущественное поражение корешков и периферических нервов конечностей.

Владимир Пономарев, заведующий кафедрой неврологии и нейрохирургии БелМАПО, доктор мед. наук, профессорРаспространенность ХВДП в Беларуси составляет 2,1 случая на 100 тысяч населения. Ранняя диагностика имеет важное значение, учитывая тот факт, что заболевание является потенциально курабельным, течение и исход во многом зависят от сроков начала патогенетической терапии. В свою очередь несвоевременное лечение ХВДП сопровождается вторичной аксонопатией, что приводит к тяжелым резидуальным явлениям, ухудшению трудоспособности и качества жизни.
Критерии диагностики
В настоящее время наиболее достоверными международными критериями диагностики ХВДП являются критерии, разработанные Европейской федерацией неврологических сообществ (EFNS) в 2010 году. Основополагающим методом выступает стимуляционная электронейромиография (ЭНМГ) в сочетании с клинической картиной.
Клинические критерии ХВДП представлены в табл. 1.
Типичные ЭНМГ-признаки заболевания включают снижение скорости проведения импульса (СПИ), увеличение дистальной латентности и временной дисперсии, блоки проведения, увеличение латентности F-волны.
ХВДП и синдром Гийена — Барре

Михаил Селицкий, доцент кафедры неврологии и нейрохирургии БелМАПО, кандидат мед. наукНаиболее схожим с ХВДП заболеванием, по клинической картине и данным ЭНМГ, считается синдром Гийена — Барре (СГБ). Основной разграничительной чертой является только длительность прогрессирования неврологических симптомов. Для типичной формы ХВДП свойственно развитие симптоматики не менее 8 недель от начала заболевания, а для синдрома Гийена — Барре — не более 4 недель.
Рядом авторов выделены другие отличительные черты иммунопатогенеза ХВДП и СГБ. В частности, различия клеточного и гуморального звеньев иммунитета в их патогенезе. Так, при ХВДП отмечается снижение числа клеток с фенотипом CD8+ и количества натуральных киллеров, что может способствовать развитию и/или прогрессированию аутоиммунного процесса. Кроме того, у пациентов с ХВДП выявлено значимое снижение уровней иммуноглобулинов классов IgG и IgA. В свою очередь у пациентов с СГБ констатировано снижение клеток CD4+ и повышение содержания иммуноглобулинов класса IgM.
В современной литературе описаны случаи типичного клинического течения ХВДП, которая начиналась достаточно остро. Нозологическая принадлежность и подходы к терапии в таких случаях дискутируются. Большинство авторов рассматривают их как атипичную форму заболевания, которая названа ХВДП с острым началом (оХВДП), ее частота может достигать 16 % всех случаев ХВДП. С другой стороны, СГБ может протекать с рецидивами или иметь волнообразное изменение клинической картины на протяжении всего лечения, что сближает его с ХВДП.
Вопрос дифференциальной диагностики оХВДП и синдрома Гийена — Барре обсуждается научным международным сообществом. В 2015 году японские авторы попытались выявить клинические особенности, сравнив две группы пациентов. Результаты работы показали, что пациенты с оХВДП имели более выраженные сенсорные нарушения, а развитие вегетативной, дыхательной недостаточности, нарушение функции лицевого нерва, предшествующее инфекционное заболевание были менее значимыми. Различий в ЭНМГ-показателях не было выявлено. Российскими авторами, напротив, описан случай ХВДП с острым началом и дыхательной недостаточностью. При этом авторы сообщают о значительных трудностях в дифференциальной диагностике и лечении молодой пациентки, которой первоначально был ошибочно выставлен диагноз СГБ.
Большинство авторов сходятся во мнении, что на ранней стадии заболевания невозможно определенно сказать, с каким именно диагнозом невролог столкнулся — СГБ или оХВДП, и лишь тщательный мониторинг клинической картины и сроков прогрессирования заболевания позволяет дифференцировать эти нозологические формы.
Полиневропатии и беременность
Немаловажную роль в развитии, течении и прогнозе любого аутоиммунного заболевания играет беременность. Вероятно, влияние беременности на течение любого аутоиммунного заболевания вызвано изменением гормонального фона в организме женщины и, как следствие, нарушением иммунных реакций организма.
В литературе встречаются единичные случаи сочетания ХВДП и беременности. В 1987 году впервые описан дебют ХВДП на фоне беременности. В 1992 году группой авторов описан случай спонтанного регресса симптоматики сразу после родов у пациентки с ХВДП. Также в литературе имеются данные о случае ХВДП, когда после прерывания беременности наблюдалась длительная ремиссия заболевания. Случаев развития оХВДП на фоне беременности в доступных источниках нами не обнаружено.
Лечение: воздействие на патогенез и симптоматику
ХВДП и СГБ имеют во многом схожие подходы к патогенетическому лечению. К ним относится назначение плазмафереза и внутривенных иммуноглобулинов (ВВИГ). Глюкокортикостероиды (ГКС) являются препаратами первой линии только при ХВДП, в то время как назначение их при СГБ является врачебной ошибкой. Учитывая невозможность дифференциального диагноза ранних стадий СГБ и ХВДП, сопоставимый лечебный эффект плазмафереза и ВВИГ, менее выраженные побочные реакции у ВВИГ, наиболее предпочтительным методом лечения является использование последних в общепринятой курсовой дозе 2 г/кг. Известно, что после однократного курса ВВИГ не всегда удается достичь полного восстановления или длительной ремиссии ХВДП, поэтому актуальным остается вопрос изучения лечебного эффекта при повторных курсах человеческого нормального иммуноглобулина G.
Изучаются аспекты длительности назначения и кратности приема не только ВВИГ, но и подкожных иммуноглобулинов (ПКИГ). Показана эффективность ПКИГ при таких заболеваниях, как миастения гравис и мультифокальная моторная невропатия. Метаанализ, опубликованный в 2016 году, продемонстрировал, что ВВИГ и ПКИГ обладают равным эффектом при ХВДП и мультифокальной моторной невропатии (ММН), но использование ПКИГ связано с лучшей переносимостью. В этой связи ПКИГ можно рассматривать как альтернативу ГКС при длительном лечении пациентов с ХВДП.
Таблица 1. Клинические диагностические критерии ХВДП (EFNS/PNS, 2010).

Клинический случай. Пациентка В., 28 лет, в сроке 20 недель беременности обратилась за медицинской помощью с жалобами на слабость и онемение в конечностях. Вышеописанные жалобы появились 2 дня назад утром, без видимой причины. Первым симптомом было онемение в стопах, затем в течение суток присоединилась слабость в ногах, потом в руках и незначительный прозопарез с двух сторон. Госпитализирована в отделение анестезиологии и реанимации акушерско-гинекологической службы 6-й ГКБ Минска с подозрением на инсульт. В тот же день после консультации дежурного невролога с предположительным диагнозом «синдром Гийена — Барре» переведена для дальнейшего лечения в реанимационное отделение роддома 5-й ГКБ Минска.
Диагноз при поступлении: острая воспалительная демиелинизирующая полиневропатия (ОВДП), прогрессирующее течение, с преимущественно проксимальным тетрапарезом (выраженным в руках, умеренным в ногах), легкой diplegia facialis.
Анамнез жизни: из перенесенных заболеваний — простудные, ветряная оспа, хронический гастрит, эрозия шейки матки. Наследственный и аллергологический анамнезы не отягощены. В акушерско-гинекологическом анамнезе: три беременности, из них двое родов в срок и один выкидыш.
Соматический статус при поступлении полностью компенсирован: АД 120/70 мм рт. ст., пульс 64 уд/мин, частота дыхания 15 в минуту, температура тела и сатурация (SpO2) в пределах нормы.
Неврологический статус при поступлении: легкая слабость мимических мышц с двух сторон, периферический тетрапарез (в руках проксимально — 2 балла, дистально — 4 балла; в ногах проксимально — 3 балла, дистально — 4 балла), сухожильно-периостальные рефлексы (СПР) с ног не вызывались, с рук — были снижены, равновелики. Патологических стопных знаков не было. Отмечалось нарушение поверхностной чувствительности на стопах по типу «носков». Мышечно-суставное чувство не нарушено. Умеренная болезненность нервных стволов при пальпации. Менингеальные симптомы отрицательные.
Обследования с целью дифференциальной диагностики (указаны только лабораторные показатели, отклоняющиеся от нормальных). ОАК: гемоглобин 104 г/л, СОЭ 62 мм/ч; ОАМ: белок — 0,055 г/л, бактерии ++; БАК: альбумин 31,45 г/л, креатинин 45,86 мкмоль/л, мочевина 1,98 ммоль/л, лактатдегидрогеназа 283 Ед/л, С-реактивный белок 33,08 мг/л; коагулограмма — все показатели в норме; анализы крови на сифилис и ВИЧ — отрицательные; анализ цереброспинальной жидкости (на 6-е сутки заболевания): белок 0,63 г/л, цитоз 4/3; ПЦР крови к ДНК цитомегаловируса положительная, к вирусу простого герпеса и вирусу Эпштейна — Барр отрицательная; анализ крови на антитела (IgM) к ЦМВ — не обнаружено.
УЗИ органов брюшной полости: спленомегалия, умеренная двусторонняя нефромегалия, диффузные изменения паренхимы почек с признаками умеренного отека. Эхокардиография: клинически значимых изменений нет. Рентгенография органов грудной клетки: без патологии.
ЭКГ: ритм синусовый, нормальное положение электрической оси сердца, признаки гипертрофии левого желудочка. МРТ шейного и поясничного отделов позвоночника: признаки дегенеративно-дистрофических изменений; МРТ головного мозга: патологических объемных образований не выявлено, МР-картина умеренной смешанной гидроцефалии.
ЭНМГ: признаки первично-демиелинизирующего поражения моторных и сенсорных волокон нервов верхних и нижних конечностей (см. рис. 1 и 2). ЭНМГ-показатели в динамике приведены в табл. 2.
Консультация уролога: гестационный пиелонефрит. Консультация инфекциониста: острая ЦМВ-инфекция, осложненная ОВДП. Противовирусное лечение не показано.
Течение заболевания. В первый день поступления пациентки в 5-ю ГКБ (третьи сутки заболевания) начат курс ВВИГ в дозе 0,4 г/кг № 6. Несмотря на это, наблюдалось прогрессирование двигательных нарушений до выраженного тетрапареза, усугубился прозопарез до умеренного справа, развились дисфагия, дисфония, дизартрия.
На 9-е сутки заболевания у пациентки произошел самопроизвольный выкидыш. Назначен подкожный иммуноглобулин (гамманорм) в дозе 0,15 г/кг ежедневно (7 дней). Кроме этого проводилась антибактериальная, инфузионная, симптоматическая терапия (витамины В1, В6, В12, С, антиоксиданты, ингибиторы ацетилхолинэстеразы, антикоагулянты), физиотерапевтическое лечение, лечебная физкультура.
На фоне проводимого лечения к 15-му дню заболевания прекратился восходящий тип прогрессирования неврологических симптомов. С 20-го по 60-й дни заболевания у пациентки наблюдалось постепенное восстановление функции черепных нервов, в то время как степень тетрапареза, преимущественно дистального, продолжала прогрессировать. К 60-м суткам у пациентки отмечались: легкая слабость мимических мышц с двух сторон, периферический тетрапарез (в руках проксимально 4 балла, дистально 1 балл; в ногах проксимально 4 балла, дистально 0 баллов); бульбарные нарушения и нарушения чувствительности на лице регрессировали. Гипотрофии мышц кистей и стоп, СПР с рук и ног не вызывались. Патологических стопных знаков не было. Отмечалось нарушение поверхностной чувствительности в виде гиперестезии с гиперпатией на кистях и стопах. Грубое нарушение мышечно-суставного чувства и вибрационной чувствительности на стопах. Болезненность нервных стволов при пальпации.
Дальнейшая тактика
Учитывая прогрессирование симптомов свыше 8 недель, согласно международным критериям диагностики, пациентке клинический диагноз был изменен на ХВДП с острым началом и назначен ПКИГ (гамманорм) в дозе 0,4 г/кг еженедельно. На 70-е сутки заболевания пациентка вновь забеременела, но при этом лечение гамманормом было ей продолжено в прежней дозировке. Спустя 5 месяцев от начала заболевания двигательные и чувствительные нарушения восстановились практически полностью, оставалась только минимальная слабость разгибателей стоп. Введение гамманорма прекращено на 145-е сутки заболевания, и спустя еще 20 дней у пациентки случился повторный самопроизвольный выкидыш. К 6-му месяцу болезни все неврологические симптомы регрессировали полностью.
Полученные результаты и обсуждение
Представленный клинический случай характеризуется рядом особенностей. Вероятно, провоцирующими факторами развития заболевания являлись беременность и цитомегаловирусная инфекция (верифицированная с помощью ПЦР). Данный случай является исключением из клинической практики, так как, согласно мировым данным, установить провоцирующий фактор удается только в 20 % случаев ХВДП.
Типичная нарастающая (восходящая) клиническая картина в начале заболевания привела к постановке диагноза ОВДП, и только непрерывный мониторинг за состоянием пациентки позволил выставить правильный диагноз ХВДП.
Особенностью клинической картины являлось длительное (свыше 8 недель) прогрессирование тетрапареза, вплоть до плегии в стопах, на фоне восстановления функций черепных нервов. Проведенный в динамике контроль ЭНМГ-данных показал, что на фоне уже восстановившихся двигательных функций (6-й месяц заболевания) имело место выраженное структурное повреждение периферических нервов, что подтверждалось данными ЭНМГ.
Трудным был вопрос выбора патогенетической терапии, т. к. в Беларуси нет утвержденных протоколов лечения беременных пациенток, страдающих ОВДП или ХВДП. Опираясь на данные международных авторов и собственный опыт, было принято решение о назначении ВВИГ, имеющих, по данным литературы, наименьшие побочные эффекты при беременности среди других известных методов патогенетического лечения.
Впервые была пролечена ПКИГ (гамманорм) беременная пациентка, страдающая атипичной формой ХВДП с острым началом. Более того, это был первый опыт непрерывного длительного (более трех месяцев) лечения иммуноглобулинами с использованием комбинации форм внутривенного и подкожного введения.
Учитывая, что стабилизация и постепенное улучшение симптомов заболевания совпали с началом повторной беременности и назначением длительного курса гамманорма, нельзя исключить иммуносупрессивный эффект непосредственно самой беременности. Уникальность данного случая заключается в том, что заболевание протекало на фоне двух беременностей, которые закончились самопроизвольными абортами и, вероятно, сыграли немаловажную роль в течении самого заболевания.
Рисунок 1.

Рисунок 2.
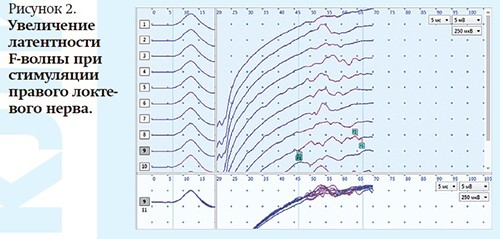
Таблица 2. ЭНМГ-показатели в динамике.

О клинической симптоматике, основных аспектах дифференциальной диагностики, методах лечения синдрома Гийена — Барре в интервью «Медвестнику» рассказал доцент кафедры неврологии и нейрохирургии БелМАПО, кандидат мед. наук Михаил Селицкий. Читайте пройдя по ссылке здесь.
Источник: medvestnik.by