Алгоритм ультразвуковой диагностики острого аппендицита

Фото носит иллюстративный характер. Из открытых источников.
Острое воспаление внутренней оболочки аппендикса является одной из самых частых причин хирургических вмешательств в области брюшной полости. Диагностика аппендицита не вызывает особых затруднений при наличии типичных клинических симптомов. Как правило, боль начинается в центре живота, затем локализуется внизу справа и через 12–18 часов становится очень выраженной, температура тела повышается. В общем анализе крови — повышение СОЭ, увеличение уровня лейкоцитов, сдвиг лейкоцитарной формулы влево. Однако такой классический вариант отмечается примерно у 50 % пациентов. Симптоматика может быть стертой (чаще у пожилых) или атипичной (при атипичном расположении аппендикса, у беременных, у лиц с различной хронической патологией). Кроме того, ряд заболеваний в области малого таза и ЖКТ может протекать под маской аппендицита. В таких случаях УЗИ помогает получить нужную информацию для дифференциальной диагностики.
Техника сканирования

Анастасия РабкоУльтрасонография аппендикса включает, во-первых, поиск самого аппендикса, во-вторых, выявление в обнаруженном аппендиксе ультразвуковых признаков воспаления.

Рисунок 1. Движение датчика от пупка к правой подвздошной области.Для поиска аппендикса производится движение датчика от пупка к правой подвздошной области, это проекция корня брыжейки тонкой кишки (см. рис. 1). При этом параллельно оцениваются мезентериальные лимфоузлы.
В точке наибольшей болезненности, как правило, удается лоцировать воспаленный аппендикс (пациенты часто могут точно указать это место). При продольном сканировании аппендикс определяется как слепо заканчивающаяся трубчатая структура.
При поперечном сканировании напоминает «мишень»: внутреннее гиперэхогенное кольцо отображает воспаленный и отечный подслизистый слой; наружное гипоэхогенное (или анэхогенное) кольцо отображает воспаленный и отечный мышечный слой (см. рис. 2, 2а).
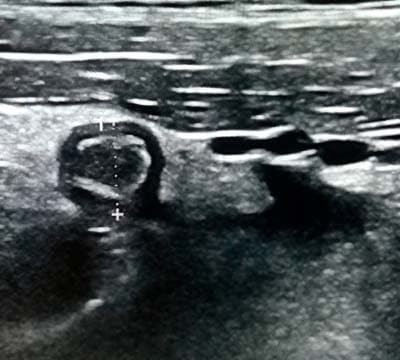

Рисунки 2, 2а. При поперечном сканировании аппендикс имеет вид «мишени».
Ультразвуковые признаки воспаления аппендикса:
Аппендикс считается расширенным, если под действием компрессии его наружный переднезадний размер, измеренный при поперечном сканировании, более 6 мм (см. рис. 3).
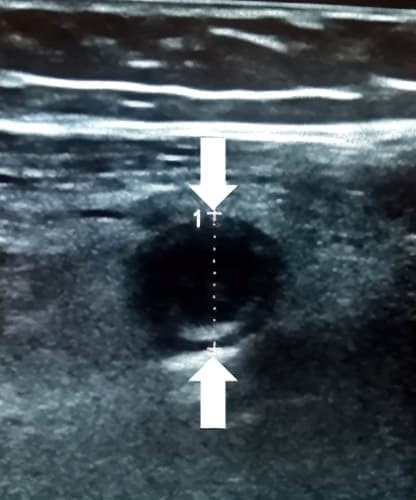
Рисунок 3. Определение диаметра аппендикса.
Воспаленный аппендикс не поддается компрессии, поэтому его размер и форма остаются прежними (трубчатая структура на продольном скане и круглая на поперечном) (см. рис. 4).

Рисунок 4. Оценка сжимаемости.
В воспаленном аппендиксе перистальтика отсутствует, и это заметно выделяется на фоне перистальтирующих нормальных петель кишечника (см. рис. 5).
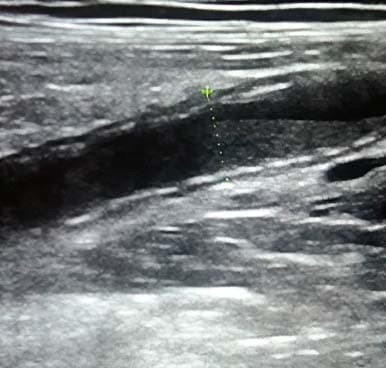
Рисунок 5. Отсутствие перистальтики в воспаленном аппендиксе.
Морфологический диагноз ставится только после операции.
Каловые камни образуются из плотных каловых масс и неорганических солей. При УЗИ каловый камень выглядит как внутрипросветное гиперэхогенное образование с акустической тенью. Каловый камень в просвете воспаленного аппендикса часто сочетается с гангренозным аппендицитом (см. рис. 6).

Рисунок 6. Каловый камень в просвете аппендикса.
Пример описания и сравнение протокола УЗИ и протокола операции
Из протокола УЗИ: «В правой подвздошной области визуализируется слепо заканчивающийся, не перистальтирующий участок кишки 7 мм в диаметре,
наполненный жидкостью, болезненный при компрессии датчиком» (см. рис. 7).
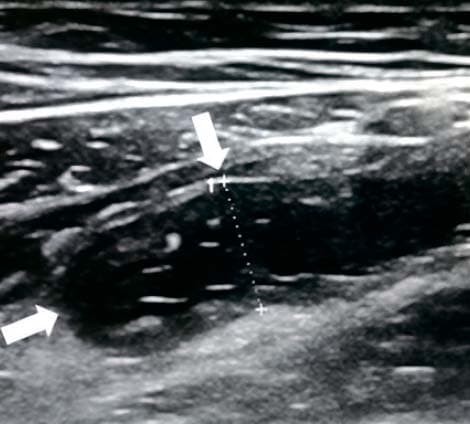
Рисунок 7. Картина УЗИ при флегмонозном аппендиците.

Рисунок 8. Хирургически удаленный аппендикс при флегмонозном аппендиците.Из протокола операции: «Червеобразный отросток увеличен, гиперемирован, инъецирован сосудами, дистально отечен, напряжен». Диагноз после операции: флегмонозный аппендицит (см. рис. 8).
Пример описания и сравнение протокола УЗИ и протокола операции

Рисунок 9. Картина УЗИ при гангренозном аппендиците.Из протокола УЗИ: «В правой подвздошной области визуализируется слепо заканчивающийся, не перистальтирующий участок кишки 10 мм в диаметре, болезненный при компрессии датчиком; в просвете жидкость и каловые камни» (см. рис. 9).
Из протокола операции: «Аппендикс резко утолщен, напряжен, грязно-серого цвета, покрыт фибрином». Диагноз после операции: гангренозный аппендицит (см. рис. 10).

Рисунок 10. Хирургически удаленный аппендикс при гангренозном аппендиците.Воспаленная жировая ткань (мезентериальный жир или большой сальник), окружающая воспаленный аппендикс, более эхогенная, чем в норме. Это делает аппендикс более заметным и облегчает его поиск за счет естественного контрастирования (см. рис. 11, 12).
Небольшое количество жидкости в брюшной полости неспецифично. Однако это может быть косвенным признаком острого аппендицита, когда не удается лоцировать сам отросток, поэтому обязательно должно быть отражено в заключении (см. рис. 13).
При гангренозном перфоративном аппендиците содержимое отростка изливается в брюшную полость, его расширение исчезает, и отросток может не визуализироваться. Вместе с тем обязательно определяется свободная жидкость в брюшной полости.
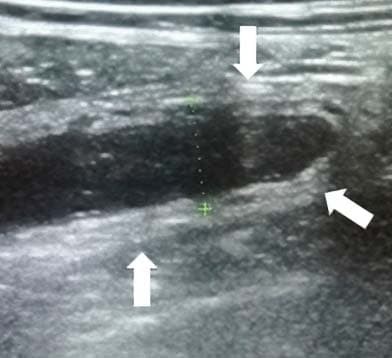
Рисунок 11. Воспаленная жировая ткань более эхогенная, чем в норме.

Рисунок 12. Инфильтрация жировой ткани вокруг воспаленного аппендикса.
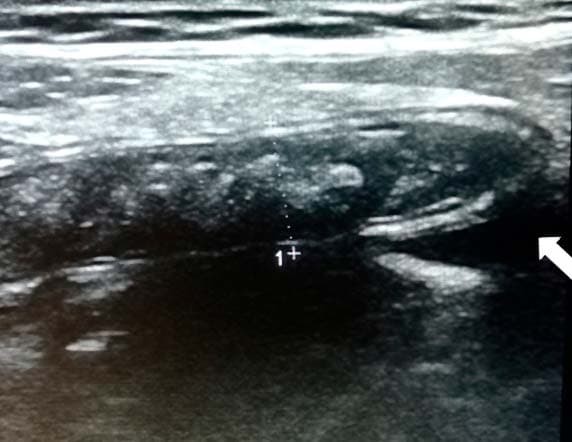
Рисунок 13. Наличие жидкости в периаппендикулярной зоне.
Обнаружение увеличенных лимфоузлов (более 5 мм в поперечнике) по ходу корня брыжейки тонкой кишки является вторичным признаком воспаления в илеоцекальной области при остром аппендиците (см. рис. 14). Этот признак неспецифичен для острого аппендицита, поскольку лимфаденопатия в брюшной полости может быть как при аппендиците, так и без него, являясь частой реакцией на воспалительные заболевания толстого и тонкого кишечника, а также может отмечаться при первичном мезадените. Увеличенные лимфоузлы имеют вид гипоэхогенных овальных структур, несжимаемых при компрессии.

Рисунок 14. Увеличенный лимфоузел.
В плане дифференциальной диагностики необходимо помнить о такой патологии, как терминальный илеит: он может быть причиной ложноположительного заключения.
Ультразвуковая картина терминального илеита отличается от таковой при остром аппендиците отсутствием слепого конца трубчатой структуры (см. рис. 15)
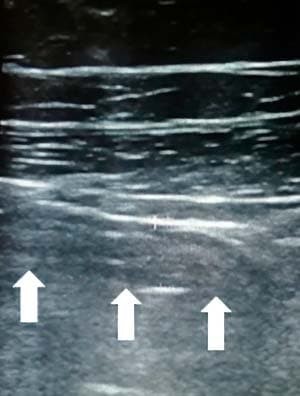
Рисунок 15. Терминальный илеит.
Осложнения острого аппендицита
К осложнениям острого аппендицита относятся аппендикулярный инфильтрат, аппендикулярный абсцесс, острая кишечная непроходимость.
Аппендикулярный инфильтрат — это конгломерат спаянных между собой органов, располагающихся вокруг воспаленного червеобразного отростка, отграничивающих его от свободной брюшной полости (см. рис. 16). Аппендикулярный инфильтрат возникает у 3–5 % больных, как правило, спустя 4–5 суток от начала острого аппендицита. Аппендикулярный абсцесс возникает вследствие нагноения инфильтрата, перфорации аппендикса.

Рисунок 16. Инфильтрат в правой подвздошной области.
Пример описания и сравнение протокола УЗИ и протокола операции
Из протокола УЗИ: «В правой подвздошной области визуализируется инфильтрат, определяется свободная жидкость межпетельно» (см. рис. 17).

Рисунок 17. УЗ-визуализация инфильтрата.
Из протокола операции: «Во всех отделах брюшной полости гной. Петли тонкой кишки раздуты, гиперемированы, отечны. В правой подвздошной ямке инфильтрат, состоящий из купола слепой кишки, червеобразного отростка, петли тонкой кишки, париетальной брюшины» (см. рис. 18).

Рисунок 18. Вскрытие абсцесса при разъединении инфильтрата в правой подвздошной области.
Характерные признаки острой кишечной непроходимости при ультразвуковом исследовании: петли тонкой кишки заполнены жидкостью, расширены до 25–30 мм и более; перистальтика маятникообразная или отсутствует; визуализируются циркулярные складки (в этом отличие тонкой кишки от толстой); может определяться свободная жидкость межпетельно (не всегда) (см. рис. 19).
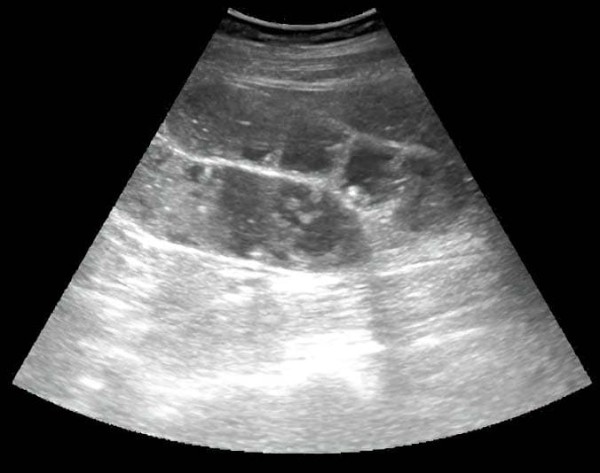
Рисунок 19. Острая кишечная непроходимость.
Пример описания: «В гипогастрии визуализируются расширенные до 30–40 мм петли тонкого кишечника, наполненные жидкостью, с вялой маятникообразной перистальтикой; определяется свободная жидкость межпетельно» (см. рис. 20).

Рисунок 20. Острая кишечная непроходимость.
Ультразвуковая картина нормального аппендикса
Неизмененный аппендикс при УЗИ найти удается редко, он определяется как слепо заканчивающаяся, слоистая трубчатая структура, легко сжимаемая при компрессии; диаметр обычно меньше 6 мм. Нормальный аппендикс подвижен, может иметь спавшийся просвет, но также может содержать газ, редко — небольшое количество жидкости (см. рис. 21, 22).
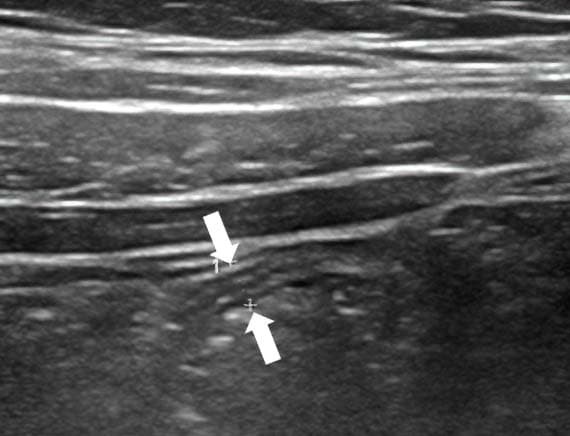

Рисунки 21, 22. Нормальный червеобразный отросток.
Визуализация нормального аппендикса позволяет исключить диагноз острого аппендицита.
Все фото сделаны и предоставлены автором статьи.
Источник: medvestnik.by