Лапароскопический дуоденоэнтероанастомоз при синдроме верхней брыжеечной артерии

Фото носит иллюстративный характер. Из открытых источников.
Первую в области лапароскопическую операцию по поводу синдрома верхней брыжеечной артерии успешно провели в Гродненской университетской клинике.

Пациентка и члены операционной бригады. В нижнем ряду: проректор по лечебной работе ГрГМУ, заместитель главного врача по клинической работе ГрУК, доктор мед. наук Эдуард Могилевец и клинический ординатор 1-й кафедры хирургических болезней Татьяна Деглау. В верхнем ряду: доцент 1-й кафедры хирургических болезней ГрГМУ Руслан Шило, анестезиолог ГрУК Юрий Саросек, хирург ГрУК Андрей Кулага.
Синдром Уилки
Синдром верхней брыжеечной артерии (СВБА) может встречаться в литературе под названиями: cиндром Уилки, синдром артериомезентериальной дуоденальной компрессии, гипсовый синдром и др. Является редким заболеванием, обусловленным сдавливанием горизонтальной части двенадцатиперстной кишки верхней брыжеечной артерией, вследствие чего развивается хроническое нарушение дуоденальной проходимости.
Впервые данное патологическое состояние описал в 1842 году австрийский патологоанатом профессор Карл фон Рокитанский, а более детально синдром был изучен английским хирургом, профессором Дэвидом Уилки, который в 1927 году обобщил собственный опыт лечения 75 пациентов.
В зоне риска женщины и послеоперационные пациенты
По различным литературным данным, артериомезентериальная компрессия двенадцатиперстной кишки приводит к развитию хронического нарушения дуоденальной проходимости в 3–17 % случаев. При этом диагностируется лишь в 0,3 % наблюдений, а летальность может достигать 33 %.
Средний возраст пациентов составляет 23 года. Преобладают женщины над мужчинами в соотношении 3:2. Уровень заболеваемости варьирует в разных группах пациентов.
Например, у перенесших операцию по поводу сколиоза с применением гипсовой повязки она составляет 0,5–3,4 %. Среди лиц, которым установлен диагноз «функциональная диспепсия», заболеваемость выявляется гораздо чаще и достигает 10,8 %. Последнее обстоятельство хорошо иллюстрирует проблему диагностики СВБА и недостаточную выявляемость клиницистами на ранних стадиях.
Причины компрессии ДПК
В основе механизма развития заболевания лежит компрессия горизонтальной ветви двенадцатиперстной кишки (ДПК) между абдоминальным отделом аорты и отходящей от него под острым углом верхней брыжеечной артерией (ВБА). В норме угол отхождения ВБА от аорты колеблется от 38 до 60 градусов, и в случаях, когда этот угол составляет менее 28 градусов, правомочно говорить о сосудистом генезе хронического нарушения дуоденальной проходимости. При этом расстояние между сосудами в норме — 10–28 мм. Уменьшение расстояния до 8 мм и менее было установлено 100 % специфичным для СВБА в ряде исследований.
Основные предрасполагающие факторы при СВБА:
1) недостаточное количество жировой ткани брыжейки и забрюшинного пространства, выполняющее каркасную функцию верхнемезентериальных сосудов (у астеников или вследствие значительной потери веса);
2) аномальное развитие артерии, наличие дополнительных сосудов;
3) поясничный гиперлордоз;
4) висцероптоз;
5) слабость мышц передней брюшной стенки;
6) оперативное лечение деформирующих заболеваний позвоночника;
7) высокое отхождение или короткая по длине связка Трейтца.
Что должно насторожить?
Клинические симптомы СВБА неспецифичны и зачастую неопределенны.
Могут включать чувство быстрого насыщения, ощущение тяжести в эпигастрии, тошноту, болевой синдром в верхних отделах живота, возникающий преимущественно после приема пищи.
На выраженных стадиях хронического нарушения дуоденальной проходимости (ХНДП) появляется регулярная рвота, вследствие чего у пациентов формируется страх перед приемом пищи, что, в свою очередь, приводит к нарушению пищевого поведения вплоть до анорексии.
К современным методам диагностики относятся: рентгеноскопия желудка и ДПК с применением бариевой взвеси, компьютерная томография (КТ) и ангиография, а также магнитно-резонансная ангиография и энтерография, эндоскопическая ультрасонография.
В качестве начального лечения могут быть использованы консервативные методы. Их эффективность колеблется от 70 % до 80 %. Могут применяться: декомпрессия расширенного желудка и ДПК; постуральная терапия, когда пациенту рекомендуется положение на левом боку, сидячее положение; медикаментозное (внутривенное введение метоклопрамида для купирования тошноты и рвоты); увеличение массы тела пациента: частое дробное питание, энтеральное питание (назогастральная/назоинтестинальная интубация), полное парентеральное питание.
Если без хирургии не обойтись
Когда консервативная терапия неэффективна или не показана, применяется хирургическое лечение. На разных этапах изучения синдрома разными авторами предлагались различные методы, такие как передняя транспозиция горизонтальной части ДПК, гастродуоденостомия, гастроеюностомия, дуоденоеюностомия (операция Робинсона), операция Стронга (рассечение связки Трейтца), низведение ДПК, процедура Лэдда (применяется при сопутствующей мальротации кишечника). Начиная с 1998 года лапароскопический дуоденоэнтероанастомоз является стандартом в лечении СВБА. По данным разных источников, его эффективность достигает 80–100 %.
Клинический случай
Пациентка, 45 лет, поступила в хирургическое отделение ГрУК в плановом порядке с жалобами на эпизодические боли в эпигастрии и правом подреберье. Дискомфорт возникал преимущественно после приема пищи.
После перенесенной почти два года назад аппендэктомии похудела на 15 кг и жаловалась на боли в верхней половине живота. В октябре 2022-го у пациентки были обнаружены камни в желчном пузыре. Однако лапароскопическая холецистэктомия по поводу желчекаменной болезни не принесла должного эффекта.
Спустя год, несмотря на некоторый набор в весе, пациентка отмечала ухудшение состояния, усугубление болевого синдрома. Эпизодически беспокоили тошнота и рвота. При объективном осмотре: вес 56 кг, рост 156 см, ИМТ 23. Пациентка находилась преимущественно в положении лежа на животе: таким образом уменьшались болевые ощущения. Отмечалась болезненность при пальпации в эпигастрии и правом подреберье.
Диагностика. Были выполнены фиброгастродуоденоскопия с биопсией слизистой ДПК, МРТ органов брюшной полости, КТ органов брюшной полости с контрастированием (см. рис. 2 и 3), рентгеноскопия (см. рис. 1) и рентгенография желудка с двойным контрастированием, релаксационная дуоденография.

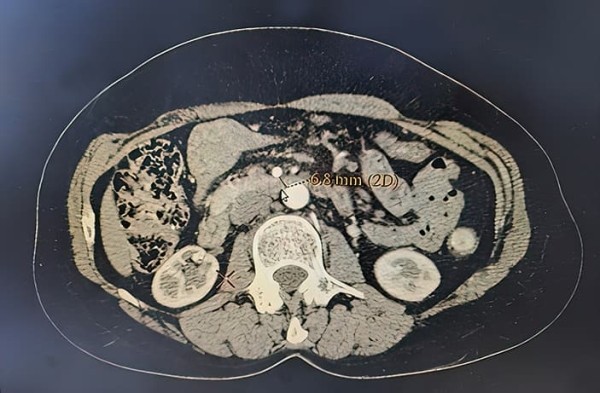
Рисунок 3. КТ ОБП с контрастированием (аксиальный срез).
На основании жалоб пациентки, анамнеза, данных инструментальных методов исследования был выставлен диагноз: синдром верхней брыжеечной артерии; синдром хронической дуоденальной непроходимости; хронический гастрит; дуоденогастральный рефлюкс; деформация луковицы ДПК.
Учитывая неэффективность консервативной терапии, консилиумом специалистов было принято решение о выполнении реконструктивной операции при дуоденальной непроходимости.
Ход вмешательства. Проиллюстрирован некоторыми интраоперационными снимками. Под эндотрахеальным наркозом создан карбоксиперитонеум, введены троакары в типичных точках (см. рис. 4). При ревизии брюшной полости выявлен умеренный спаечный процесс, произведен адгезиолизис. Поперечная ободочная кишка отведена сверху. Идентифицирован дуоденоеюнальный переход, выполнена операция Стронга.
Выполнена мобилизация нисходящей и нижней горизонтальной частей двенадцатиперстной кишки из забрюшинного пространства (см. рис. 5). Тощая кишка фиксирована наводящими швами к нисходящей и нижней горизонтальной частям двенадцатиперстной кишки (см. рис. 6). Произведены дуодено- и еюнотомия. В энтеротомические отверстия введен эндоскопический аппарат механического шва (см. рис. 7).
После выполнения механического шва произведено ушивание технологического отверстия двухрядным обвивным лапароскопическим швом. Окончательный вид анастомоза см. на рис. 8. Выполнен контроль гемостаза. К сформированному анастомозу подведена дренажная трубка. Карбоксиперитонеум снят. Раны послойно ушиты.

Источник: medvestnik.by