Как правильно брать и читать анализы: клинико-диагностическое значение показателей периферической крови

Фото носит иллюстративный характер. Из открытых источников.
Как правильно брать и читать анализы: клинико-диагностическое значение показателей периферической крови
Периферическая кровь — это динамичная система, которая определяет постоянство внутренней среды организма. Понимание основных закономерностей развития системы крови и кроветворения, клинических проявлений и лабораторных показателей анализов крови позволяют проводить диагностику не только гематологических заболеваний, но и других нарушений состояния здоровья. Клеточный состав периферической крови у человека в норме достаточно стабилен, поэтому его различные изменения при заболеваниях имеют важное диагностическое значение.
![Как правильно брать и читать анализы: клинико-диагностическое значение показателей периферической крови
Как правильно брать и читать анализы: клинико-диагностическое значение показателей периферической крови]()
Наталья Климкович, заведующая кафедрой детской онкологии, гематологии и иммунологии БелМАПО, доктор мед. наук, доцент.Гемограмма
Из методов лабораторного исследования форменных элементов крови наибольшее распространение получил общеклинический анализ крови (общий анализ крови, гемограмма).
Гемограмма — лабораторное исследование периферической крови, представляющее собой комплекс показателей количественных и качественных характеристик клеток.
Гемограмма включает:
Автоматические методы измерения сделали возможным ввести ряд дополнительных параметров, характеризующих размеры, степень зрелости, степень насыщения гемоглобином и изменение формы отдельных элементов периферической крови.
Изменения клеточного состава периферической крови могут наблюдаться не только при патологии, но и при различных физиологических состояниях организма. На показатели крови могут оказать влияние физическая и эмоциональная нагрузка, сезонные, климатические, метеорологические условия, время суток, прием пищи и пр. Патологические изменения крови крайне разнообразны и зависят не только от тяжести процесса, но и от общей реактивности организма и сопутствующих осложнений.
Для получения достоверного результата исследований крови необходимо соблюдение нескольких требований:
Использование показателей гемограммы в системе клинического мышления — неотъемлемый элемент лечебно-диагностического процесса. В случае гематологических заболеваний исследование клеток крови приобретает первостепенное диагностическое значение. Однако следует помнить, что результаты лабораторного обследования всегда необходимо рассматривать только с учетом клинических данных и состояния пациента.
Проблема нормальных величин при проведении гематологических исследований всегда остается актуальной в силу ряда объективных обстоятельств.
Нормальные величины служат ценными ориентирами для клиницистов, однако не могут служить абсолютными показателями здоровья и болезни, поскольку их значения для здоровых людей и при некоторых заболеваниях нередко совпадают.
Процедура установления нормальных величин какого-либо гематологического параметра включает в себя ряд этапов: выбор метода, калибровка прибора, подбор здоровых доноров и измерение у них анализируемого параметра, статистическая обработка полученных результатов. При этом зависимость значения многих параметров от пола и возраста требует обследования больших однородных половозрастных групп.
Кроме того, в результате статистической обработки, как правило, за границы нормальных величин принимаются такие границы значения, в пределы которых попадает 95 % всех измеренных значений. Это означает, что из 100 анализируемых значений здоровых доноров у 5 человек уровень исследуемого параметра может выходить за пределы нормальных величин.
Все показатели гемограммы в норме имеют различные количественные характеристики у взрослых и детей в зависимости от возраста. При этом возрастные колебания нормального количества клеток лейкоцитарного и эритроцитарного ряда у детей первых 3 лет жизни весьма значительны и имеют ряд особенностей. 
Показатели эритроцитарной системы
Возрастные изменения показателей крови, характеризующих эритроцитарную систему, у детей связаны с процессом становления эритропоэза в постнатальный период. Для здоровых новорожденных характерна относительная полицитемия при рождении и высокая концентрация гемоглобина — от 180–240 г/л в первые сутки жизни до 160–200 г/л к 4–5-м суткам жизни и до 130–200 г/л к первой неделе жизни.
В течение первой недели жизни ребенка происходит быстрое и выраженное снижение концентрации гемоглобина, которое связано с физиологической перестройкой эритропоэза, — переходом на легочное дыхание, сопровождающееся увеличением насыщения крови кислородом и повышением рО2 (парциальное давление кислорода) артериальной крови, результатом чего является транзиторное уменьшение эритропоэза.
Постнатальная депрессия эритропоэза в сочетании с увеличивающимся объемом крови, вызванным быстрым ростом ребенка, приводит к значительному падению уровня гемоглобина у доношенных новорожденных, достигая минимальных значений к 2 месяцам жизни с последующим постепенным повышением к 4–6 месяцам жизни.
При установлении процесса синтеза эритропоэтина в почке повышается его продукция в ответ на гипоксию (из-за снижения гемоглобина), что в условиях достаточного количества других гемопоэтических факторов (железо, фолаты, витамины В6, Е и С, белок и др.) приводит к спонтанной коррекции концентрации гемоглобина. Снижение эритропоэтической активности не является проявлением недостаточности уровня эритропоэтина, а служит результатом перестройки функциональной регуляции эритропоэза после рождения. Недостаточный эритропоэтиновый ответ может быть причиной анемии у недоношенных новорожденных.
В первую неделю после рождения сохраняются показатели периферической крови, отражающие эритропоэз в результате повышенного освобождения фетального эритропоэтина в ответ на тканевую гипоксию. Для этого периода характерны высокий процент ретикулоцитов (до 50 ‰), большое количество эритроцитов (4,5–7,8×1012/л) и высокий показатель гематокрита (до 65 %). Число ретикулоцитов быстро снижается, достигая к 4-й неделе жизни значения 4–25 ‰, в результате уменьшения процента эритроидных предшественников в костном мозге и прекращения функционирования экстрамедуллярного (внекостномозгового) эритропоэза.
Эритроциты у новорожденных макроцитарные при рождении, но средний объем и диаметр уменьшаются, достигая к 9–12-й неделе жизни величины эритроцитов взрослых. При оценке концентрации гемоглобина в крови нижней его границей следует считать у новорожденных в первый день — 180 г/л, на 2–5-е сутки жизни — 160 г/л, в возрасте 1–4 недель — 130 г/л, в возрасте от 1 месяца до 5 лет — 115 г/л, старше 5 лет — 120 г/л.
Различные патологические состояния могут быть связаны или сопровождаться как увеличением, так и уменьшением показателей, характеризующих состояние эритроцитарной системы. В первую очередь это касается количества эритроцитов и концентрации гемоглобина.
Эритроцитоз — патологическое состояние, при котором количество эритроцитов более 6,5×1012/л, концентрация гемоглобина выше возрастной нормы, гематокрит более 55 % и общая масса эритроцитов более 35 мл/кг.
Так как у новорожденных в норме концентрация гемоглобина составляет 180–240 г/л, гематокрит — 45–65 %, объем массы эритроцитов — 40–60 мл/кг и объем крови 70–100 мл/кг, то эритроцитозом в этой возрастной группе называют состояние, при котором эти показатели повышены.
Причины эритроцитозов разнообразны, и повышение количества эритроцитов может быть проявлением болезней крови (первичные эритроцитозы) или встречаться в виде реактивного состояния при многих заболеваниях.
Так, первичный (истинный эритроцитоз) относится к группе хронических миелопролиферативных заболеваний.
Вторичные эритроцитозы могут быть относительными как результат гемоконцентрации (вследствие гиповолемии в результате энтеропатии, рвоты, диареи, ожогов, недостаточного водного режима и т. д.) или абсолютными как результат повышения секреции эритропоэтина:
Лейкоциты, лейкоцитарная формула
В периферической крови находится 5 видов лейкоцитов: гранулоциты (нейтрофильные, эозинофильные, базофильные), моноциты, лимфоциты. Основная функция лейкоцитов — защита организма от антигенов. Хотя совокупность всех лейкоцитов образует систему, каждый вид самостоятелен и выполняет свою специфическую роль. Количество лейкоцитов в крови зависит от скорости притока клеток из костного мозга и выхода их в ткани.
Физиологический рост количества лейкоцитов наблюдается после физического напряжения, после еды, при беременности и при стрессе. Поэтому анализ следует делать натощак и после короткого отдыха пациента.
Общее число лейкоцитов у новорожденных существенно выше, чем у взрослых, — до 25×109/л. Впоследствии наблюдается плавное уменьшение количества лейкоцитов до нормы взрослого (4,0–9,0×109/л) к 14 годам.
Лейкоцитарная формула — процентное соотношение разных видов лейкоцитов. Лейкоцитарная формула подвержена значительным индивидуальным и возрастным колебаниям. Для правильного представления о происходящих изменениях количества лейкоцитарных клеток необходимо учитывать не только процентные (относительные), но и абсолютные величины (содержание каждого вида лейкоцитов в единице объема крови).
Определить абсолютное содержание отдельных видов лейкоцитов в единице объема крови можно по формуле:
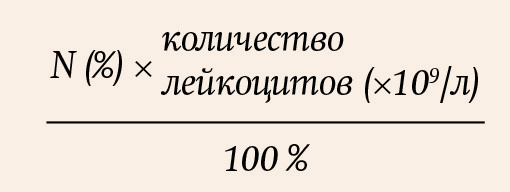
N — содержание определенного вида лейкоцитов в %.
Показатели лейкоцитарной формулы у детей закономерно изменяются с возрастом. Для новорожденных первых дней жизни содержание нейтрофильных гранулоцитов и лимфоцитов такое же, как у взрослых, — с преобладанием нейтрофилов. Затем с первых дней жизни доля лимфоцитов начинает быстро увеличиваться, а количество нейтрофилов, соответственно, снижаться, становясь равными примерно к 5-м суткам жизни ребенка (4–7 дни после рождения), — «первый физиологический перекрест лейкоцитов».
Процент лимфоцитов и далее продолжает повышаться с постепенным появлением картины обратного соотношения между содержанием нейтрофилов и лимфоцитов. Число нейтрофилов постепенно увеличивается с конца 3-го года жизни ребенка и уравнивается с количеством лимфоцитов к 5–7-летнему возрасту — «второй физиологический перекрест лейкоцитов».
Процент лимфоцитов продолжает снижаться, а нейтрофильных гранулоцитов — возрастать, достигая к 12-летнему возрасту соответствия лейкоцитарной формуле взрослых.
Изменение клеточного состава лейкоцитарной формулы может касаться как их количества, так и качественных характеристик. Количественные изменения гранулоцитов проявляются их увеличением (гранулоцитоз) или уменьшением (гранулоцитопения, нейтропения, агранулоцитоз).
Гранулоцитопения — снижение количества гранулоцитарных лейкоцитов в периферической крови менее 2,0×109/л.
Нейтропения — снижение количества нейтрофильных гранулоцитов в периферической крови менее 1,5×109/л (у детей до года менее 1,0×109/л).
Агранулоцитоз — снижение количества гранулоцитарных лейкоцитов в периферической крови менее 0,75×109/л.
Тромбоциты
Тромбоциты представляют собой безъядерные цитоплазматические образования 2–4 мкм с продолжительностью жизни 7–12 суток. В норме, как правило, в циркуляции находится около 2/3 всех тромбоцитов и треть — экстраваскулярно. По своему строению тромбоциты являются не клетками, а представляют собой участки цитоплазмы с гранулами нескольких типов.
Изменение количества тромбоцитов при патологических и физиологических состояниях
Увеличение
Тромбоцитоз
Истинный:
Реактивный:
Уменьшение
Тромбоцитопении
Наследственные:
Приобретенные:
обусловленные снижением продукции тромбоцитов в костном мозге:
обусловленные внекостномозговой повышенной деструкцией тромбоцитов:
обусловленные повышенным потреблением тромбоцитов; коагулопатии потребления (гемолитико-уремический синдром, синдром ДВС, болезнь Мошковица (тромботическая тромбоцитопеническая пурпура), геморрагический васкулит, синдром Фишера — Эванса, микроангиопатии).
Скорость оседания эритроцитов
Скорость оседания эритроцитов (СОЭ) в плазме прямо пропорциональна массе эритроцитов, разнице в плотности эритроцитов и плазмы и обратно пропорциональна вязкости плазмы. Образование монетных столбиков и агглютинация эритроцитов, увеличивая массу оседающих частиц, повышают СОЭ.
Основным фактором, влияющим на образование монетных столбиков из эритроцитов, является белковый состав плазмы крови. Все белковые молекулы снижают дзета-потенциал эритроцитов (отрицательный заряд, способствующий взаимному отталкиванию эритроцитов и поддержанию их во взвешенном состоянии), но наибольшее влияние оказывают асимметричные молекулы — фибриноген, иммуноглобулины, а также гаптоглобин. Особенно выраженное увеличение СОЭ (до 60–80 мм/ч) характерно для парапротеинемических гемобластозов (миеломная болезнь, болезнь Вальденстрема).
Однако на дзета-потенциал эритроцитов влияет множество других факторов: рН плазмы (ацидоз снижает СОЭ, алкалоз повышает), ионный заряд плазмы, липиды, мочевая кислота, холестерин, желчные кислоты, вязкость крови, наличие антиэритроцитарных антител, число, форма и размер эритроцитов (однако при выраженных серповидности, сфероцитозе, анизоцитозе СОЭ может быть низкой, так как форма клеток препятствует образованию монетных столбиков).
Существует целый рад заболеваний и патологических состояний, вызывающих патологические сдвиги СОЭ. Например, наряду с лейкоцитозом и соответствующими изменениями лейкоцитарной формулы повышение СОЭ служит достоверным признаком наличия в организме инфекционных и воспалительных процессов. В остром периоде при прогрессировании инфекционного процесса происходит увеличение СОЭ, в период выздоровления СОЭ снижается, но несколько медленнее по сравнению со скоростью уменьшения лейкоцитарной реакции.
Вместе с тем увеличение СОЭ не является специфическим показателем для какого-либо определенного заболевания. Однако нередко при патологии изменения этого показателя имеют диагностическое и прогностическое значение и могут служить показателем эффективности проводимой терапии.
Изменение СОЭ при патологических и физиологических состояниях
Увеличение СОЭ
Уменьшение СОЭ
Синдром ускоренной СОЭ в амбулаторной практике гематолога
Источник: medvestnik.by
